Les fractures de la clavicule figurent parmi les fractures du membre supérieur les plus fréquentes en pratique clinique, 82 % d'entre elles étant des fractures diaphysaires. La plupart des fractures de la clavicule sans déplacement important peuvent être traitées de manière conservatrice par un bandage en huit. En revanche, celles présentant un déplacement important, une interposition de tissus mous, un risque de complications vasculaires ou neurologiques, ou des exigences fonctionnelles élevées, peuvent nécessiter une ostéosynthèse par plaques. Le taux de pseudarthrose après ostéosynthèse est relativement faible, d'environ 2,6 %. Les pseudarthroses symptomatiques nécessitent généralement une reprise chirurgicale, l'approche la plus courante étant la greffe osseuse spongieuse associée à une ostéosynthèse. Cependant, la prise en charge des pseudarthroses atrophiques récidivantes chez les patients ayant déjà subi une reprise chirurgicale pour pseudarthrose est extrêmement complexe et représente un véritable dilemme pour les médecins comme pour les patients.
Pour remédier à ce problème, un professeur de l'hôpital de la Croix-Rouge de Xi'an a utilisé de manière novatrice une greffe osseuse iliaque autologue combinée à une greffe osseuse spongieuse autologue pour traiter les pseudarthroses réfractaires de fractures de la clavicule après échec d'une reprise chirurgicale, obtenant ainsi des résultats favorables. Les résultats de cette recherche ont été publiés dans la revue « International Orthopaedics ».

intervention chirurgicale
Les procédures chirurgicales spécifiques peuvent être résumées dans la figure ci-dessous :
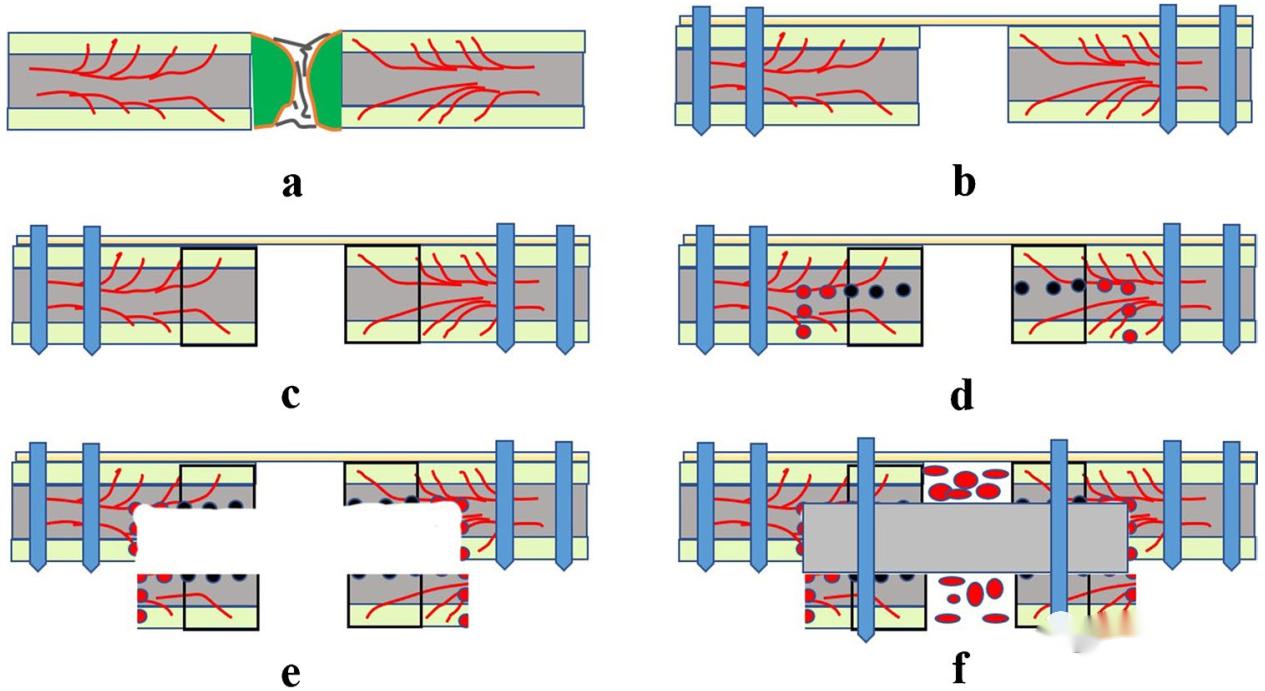
a : Retirer la fixation claviculaire d'origine, retirer l'os sclérosé et la cicatrice fibreuse à l'extrémité cassée de la fracture ;
b: Des plaques de reconstruction de clavicule en plastique ont été utilisées, des vis de verrouillage ont été insérées aux extrémités interne et externe pour maintenir la stabilité globale de la clavicule, et aucune vis n'a été fixée dans la zone à traiter à l'extrémité cassée de la clavicule.
c : Après la fixation de la plaque, percer des trous avec une aiguille de Kirschler le long de l'extrémité cassée de la fracture vers l'intérieur et l'extérieur jusqu'à ce que le trou suinte du sang (signe du piment rouge), indiquant un bon transport sanguin osseux à cet endroit ;
d : À ce stade, continuez à percer 5 mm à l'intérieur et à l'extérieur, et percez des trous longitudinaux à l'arrière, ce qui est propice à l'ostéotomie suivante ;
e : Après l'ostéotomie le long du trou de forage d'origine, déplacez le cortex osseux inférieur vers le bas pour laisser une gouttière osseuse ;
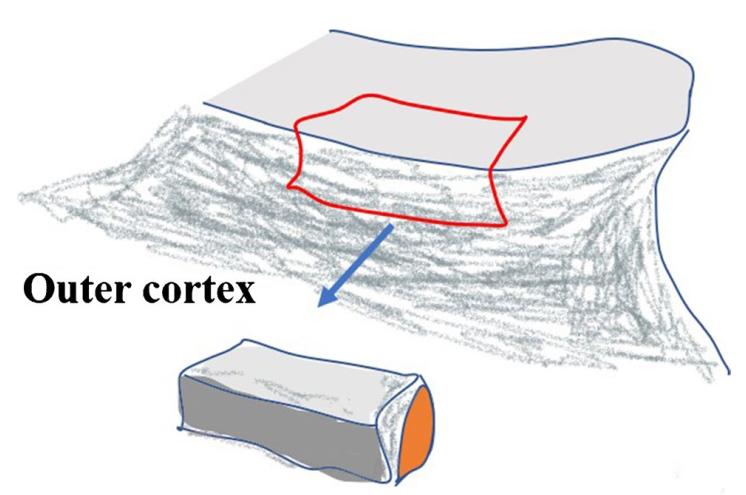
f : Un greffon osseux iliaque bicortical a été implanté dans la gouttière osseuse, puis la corticale supérieure, la crête iliaque et la corticale inférieure ont été fixées par des vis ; l'os spongieux iliaque a été inséré dans l'espace de fracture.
Typique
cas :
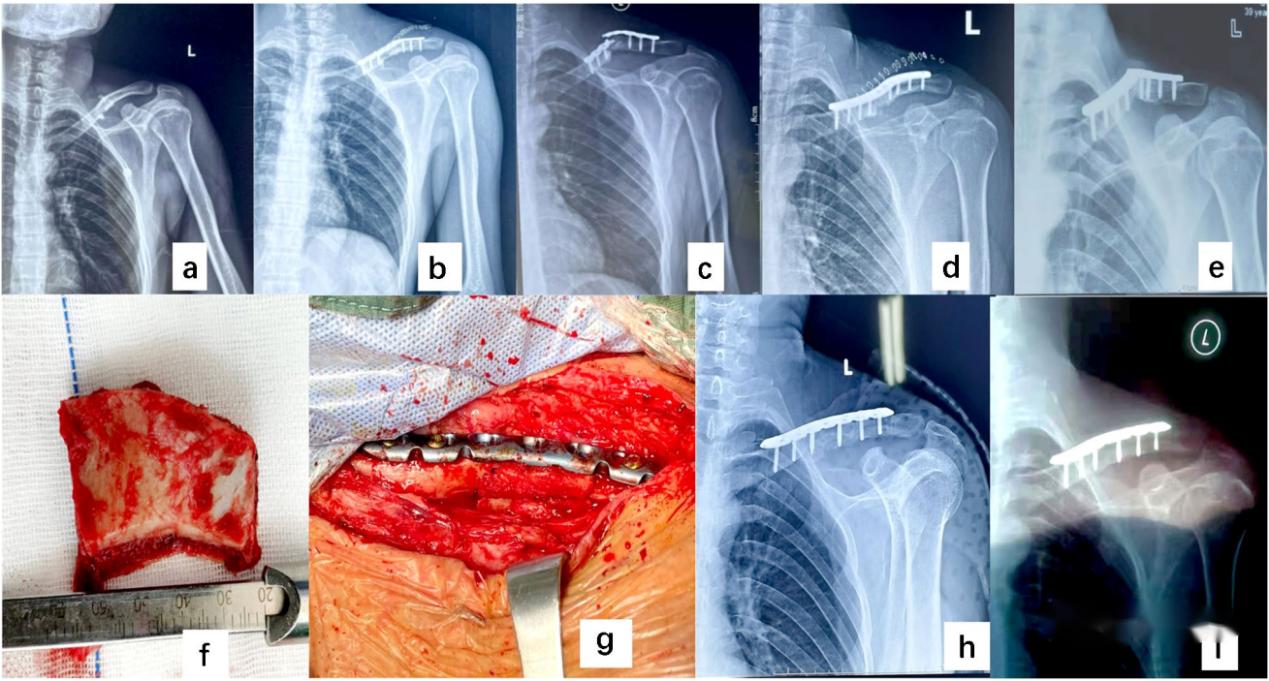
▲ Le patient était un homme de 42 ans présentant une fracture de la partie médiane de la clavicule gauche causée par un traumatisme (a) ; Après l'intervention chirurgicale (b) ; Fracture fixée et non-union osseuse dans les 8 mois suivant l'intervention chirurgicale (c) ; Après la première restauration (d) ; Fracture de la plaque d'acier 7 mois après la restauration et non-consolidation (e) ; La fracture a guéri (h, i) après une greffe osseuse structurelle (f, g) du cortex iliaque.
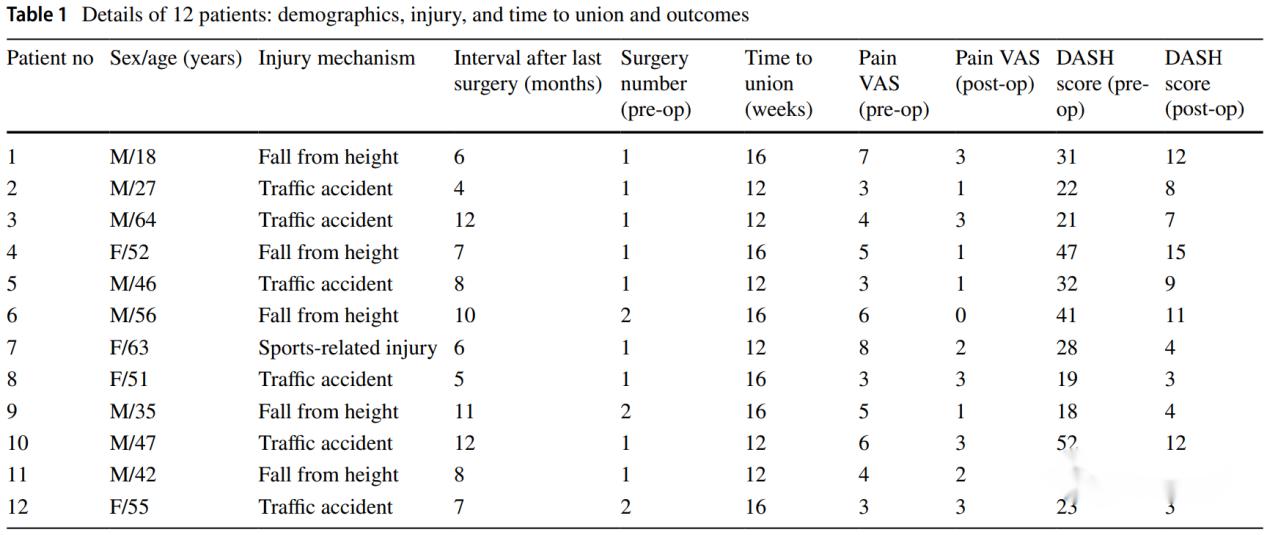
Dans l'étude de l'auteur, un total de 12 cas de non-union osseuse réfractaire ont été inclus, tous ayant obtenu une guérison osseuse après l'intervention chirurgicale, et 2 patients ont présenté des complications, 1 cas de thrombose de la veine intermusculaire du mollet et 1 cas de douleur liée à l'ablation de l'os iliaque.
La pseudarthrose claviculaire réfractaire représente un défi majeur en pratique clinique, engendrant un lourd fardeau psychologique pour les patients comme pour les médecins. Cette méthode, associant une greffe osseuse structurale de l'os cortical de l'ilium et une greffe d'os spongieux, a permis d'obtenir de bons résultats en matière de consolidation osseuse. Son efficacité est avérée et elle peut servir de référence aux cliniciens.
Date de publication : 23 mars 2024