La consolidation vicieuse du naviculaire survient dans environ 5 à 15 % des fractures aiguës de cet os, la nécrose naviculaire étant présente dans environ 3 % des cas. Les facteurs de risque de consolidation vicieuse du naviculaire comprennent un diagnostic manqué ou tardif, la proximité proximale du trait de fracture, un déplacement supérieur à 1 mm et une fracture associée à une instabilité carpienne. En l'absence de traitement, la pseudarthrose ostéochondrale du naviculaire est souvent associée à une arthrite traumatique, également appelée pseudarthrose ostéochondrale du naviculaire avec arthrose par tassement.
La greffe osseuse, avec ou sans lambeau vascularisé, peut être utilisée pour traiter la pseudarthrose ostéochondrale du naviculaire. Cependant, chez les patients présentant une ostéonécrose du pôle proximal du naviculaire, les résultats de la greffe osseuse sans lambeau vascularisé sont insatisfaisants, avec un taux de consolidation osseuse de seulement 40 à 67 %. En revanche, le taux de consolidation des greffes osseuses avec lambeau vascularisé peut atteindre 88 à 91 %. Parmi les principaux lambeaux osseux vascularisés utilisés en pratique clinique, on peut citer le lambeau de radius distal vascularisé par l'artère circonflexe 1,2-ICSRA, la greffe osseuse associée à un implant de faisceau vasculaire, le lambeau palmaire du radius, le lambeau iliaque libre vascularisé et le lambeau osseux du condyle fémoral médial (MFC VBG). Les résultats de la greffe osseuse avec lambeau vascularisé sont satisfaisants. Le lambeau vasculaire libre du condyle fémoral médial (MFC VBG) s'est avéré efficace dans le traitement des fractures du naviculaire avec affaissement métacarpien. Ce lambeau utilise la branche articulaire de l'artère descendante du genou comme principale branche trophique. Comparé à d'autres lambeaux, le MFC VBG offre un soutien structurel suffisant pour restaurer la forme normale du naviculaire, notamment en cas d'ostéochondrose naviculaire avec déformation en dos arqué (Figure 1). Dans le traitement de l'ostéonécrose ostéochondrale du naviculaire avec affaissement carpien progressif, le lambeau de radius distal à extrémité 1,2-ICSRA présente un taux de consolidation osseuse de seulement 40 %, tandis que le MFC VBG atteint 100 %.
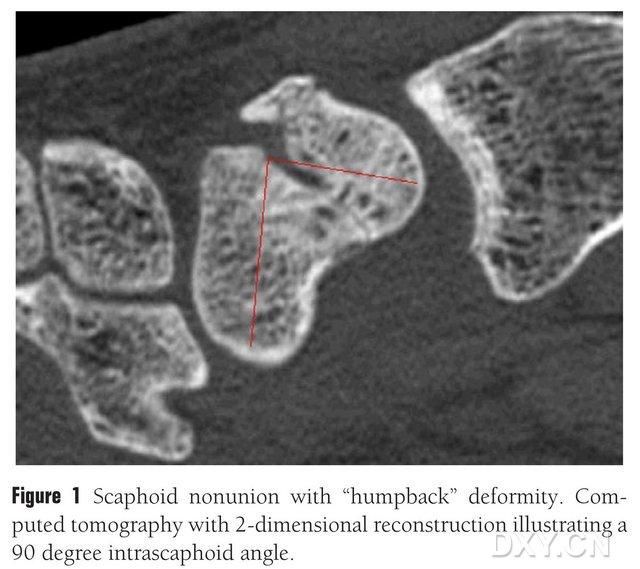
Figure 1. Fracture de l'os naviculaire avec une déformation en « dos arqué », la tomodensitométrie montre le bloc de fracture entre les os naviculaires à un angle d'environ 90°.
Préparation préopératoire
Après l'examen clinique du poignet atteint, des examens d'imagerie sont nécessaires pour évaluer le degré d'affaissement. Les radiographies standards permettent de confirmer la localisation de la fracture, le degré de déplacement et la présence d'une résorption ou d'une sclérose du fragment fracturé. Les incidences postéro-antérieures sont utilisées pour évaluer l'affaissement du poignet, l'instabilité dorsale du poignet (DISI) en utilisant un rapport hauteur/largeur modifié (hauteur/largeur) ≤ 1,52 ou un angle radio-lunaire supérieur à 15°. L'IRM ou le scanner peuvent aider à diagnostiquer un défaut d'alignement du naviculaire ou une ostéonécrose. Des radiographies de profil ou un scanner sagittal oblique du naviculaire avec un angle naviculaire > 45° suggèrent un raccourcissement de l'os naviculaire, appelé « déformation en dos arqué ». Un hyposignal T1/T2 en IRM suggère une nécrose du naviculaire, mais l'IRM n'a pas d'intérêt particulier pour déterminer la consolidation de la fracture.
Indications et contre-indications :
Pseudarthrose ostéochondrale du naviculaire avec déformation en dos arqué et DISI ; l’IRM révèle une nécrose ischémique du naviculaire, un desserrement peropératoire du garrot et l’observation d’un fragment osseux blanchâtre et sclérosé à l’extrémité fracturée du naviculaire ; l’échec de la greffe osseuse cunéiforme initiale ou de la fixation interne par vis nécessite une greffe osseuse structurale VGB importante (> 1 cm³). Constatations préopératoires ou peropératoires d’arthrose de l’articulation radio-carpienne ; en cas de pseudarthrose naviculaire importante avec effondrement d’arthrose, une dénervation du poignet, une ostéotomie naviculaire, une arthrodèse quadrangulaire, une ostéotomie carpienne proximale, une arthrodèse carpienne totale, etc., peuvent être nécessaires ; pseudarthrose naviculaire, nécrose proximale, mais morphologie osseuse naviculaire normale (par exemple, fracture naviculaire non déplacée avec vascularisation insuffisante du pôle proximal) ; raccourcissement de la pseudarthrose naviculaire sans ostéonécrose. (1,2-ICSRA peut être utilisé comme substitut d'un lambeau de radius distal).
Anatomie appliquée
Le complexe fibro-médullaire fémoral médial (MFC) est vascularisé par de nombreux petits vaisseaux trophoblastiques interosseux (30 en moyenne, intervalle de confiance à 95 % : 20-50), la vascularisation la plus abondante se situant en arrière et en dessous du condyle fémoral médial (6,4 en moyenne), suivie de la vascularisation antéro-supérieure (4,9 en moyenne) (Fig. 2). Ces vaisseaux trophoblastiques sont principalement vascularisés par l’artère géniculée descendante (AGD) et/ou l’artère géniculée médiale supérieure (AGMS), branche de l’artère fémorale superficielle donnant également naissance à des branches articulaires, musculo-cutanées et/ou au nerf saphène. L’AGD prend naissance au niveau de l’artère fémorale superficielle, en amont de l’éminence médiale de la malléole médiale, soit à une distance de 13,7 cm en amont de la surface articulaire (intervalle de confiance à 95 % : 10,5-17,5 cm). La stabilité de cette vascularisation est de 89 % sur les spécimens cadavériques (Fig. 3). L'artère gastro-duodénale profonde (AGDP) prend naissance au niveau de l'artère fémorale superficielle à 13,7 cm (10,5 cm à 17,5 cm) en amont de la fissure malléolaire médiale ou de la surface articulaire. Un spécimen cadavérique a démontré une stabilité de ramification de 100 % et un diamètre d'environ 0,78 mm. Par conséquent, l'AGDP ou l'artère gastro-duodénale superficielle (AGDS) sont toutes deux acceptables, bien que la première soit plus adaptée au tibia en raison de sa longueur et de son diamètre.
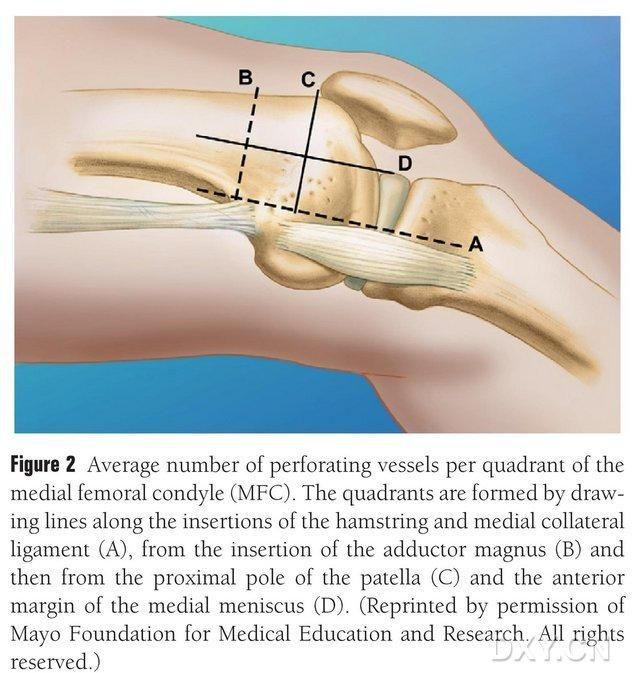
Fig. 2. Distribution en quatre quadrants des vaisseaux trophoblastiques du MFC le long de la ligne horizontale entre le semi-tendineux et le ligament collatéral médial A, ligne du grand trochanter B, ligne du pôle supérieur de la rotule C, ligne du ménisque antérieur D.
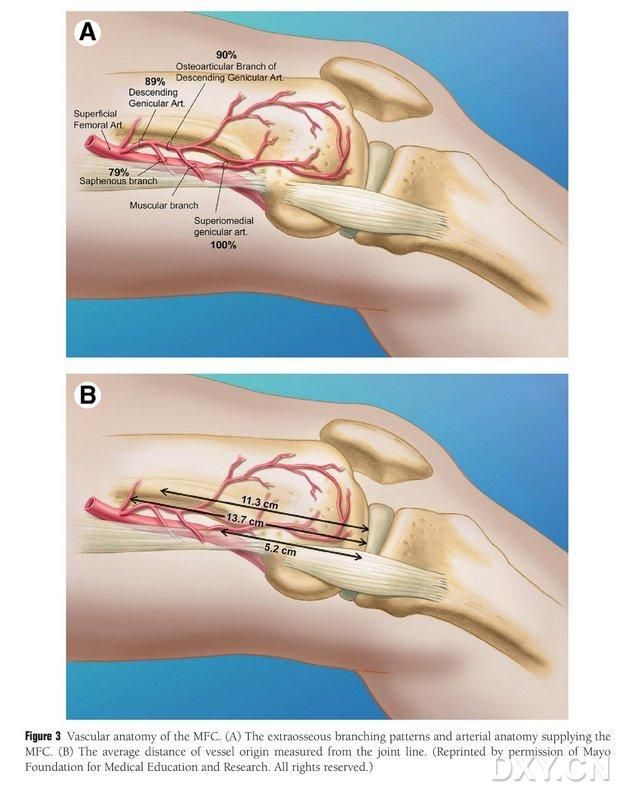
Figure 3. Anatomie vasculaire du condyle fémoral médial : (A) Branches extra-osseuses et anatomie vasculaire trophoblastique du condyle fémoral médial, (B) Distance des origines vasculaires par rapport à l’interligne articulaire
accès chirurgical
Le patient est installé sous anesthésie générale en décubitus dorsal, le membre affecté étant placé sur la table d'opération de la main. Généralement, le lambeau osseux est prélevé au niveau du condyle fémoral médial homolatéral, afin que le patient puisse se déplacer avec des béquilles après l'intervention. Le genou controlatéral peut également être choisi en cas d'antécédent de traumatisme ou de chirurgie du même côté. Le genou est fléchi et la hanche en rotation externe, et des garrots sont appliqués aux membres supérieurs et inférieurs. L'abord chirurgical est l'abord de Russe étendu, l'incision débutant 8 cm en amont du canal carpien transverse et se prolongeant distalement à partir du bord radial du tendon du fléchisseur radial du carpe, puis se repliant au niveau du canal carpien transverse vers la base du pouce, pour se terminer au niveau du grand trochanter. La gaine du tendon du muscle longissimus radial est incisée et le tendon est tiré vers l'ulna. L'os naviculaire est exposé par dissection précise le long des ligaments radio-lunaire et radio-naviculaire, en séparant soigneusement les tissus mous périphériques afin d'améliorer son exposition (Figure 4). Il convient de confirmer la zone de pseudarthrose, la qualité du cartilage articulaire et le degré d'ischémie de l'os naviculaire. Après desserrage du garrot, observer le pôle proximal de l'os naviculaire à la recherche de saignements ponctués afin de déterminer la présence d'une nécrose ischémique. Si la nécrose naviculaire n'est pas associée à une arthrite radio-carpienne ou intercarpienne, un traitement par bloc valvulaire (BV) peut être envisagé.
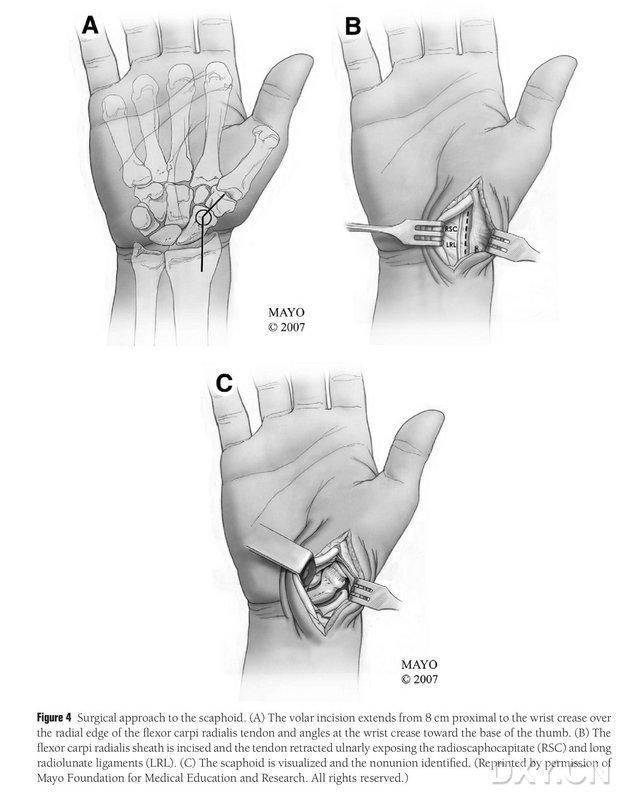
Figure 4. Abord chirurgical du naviculaire : (A) L’incision débute 8 cm en amont du canal carpien transverse et se prolonge le long du bord radial du tendon du fléchisseur radial du carpe jusqu’à son extrémité distale, repliée vers la base du pouce au niveau du canal carpien transverse. (B) La gaine du tendon du longissimus radial est incisée et le tendon est tiré vers l’ulna. L’os naviculaire est exposé par dissection précise le long des ligaments du lunatum radial et de la tête naviculaire radiale. (C) Identifier la zone de discontinuité osseuse du naviculaire.
Une incision de 15 à 20 cm est pratiquée en amont de l'interligne articulaire du genou, le long du bord postérieur du muscle fémoral médial. Ce dernier est ensuite rétracté antérieurement afin d'exposer la vascularisation du condyle fémoral médial (Fig. 5). Cette vascularisation est généralement assurée par les branches articulaires des artères gastrocnémiennes distale et supérieure, le plus souvent la branche articulaire principale de l'artère gastrocnémienne distale et la veine correspondante. Le pédicule vasculaire est libéré proximalement, en prenant soin de préserver le périoste et les vaisseaux trophoblastiques à la surface osseuse.
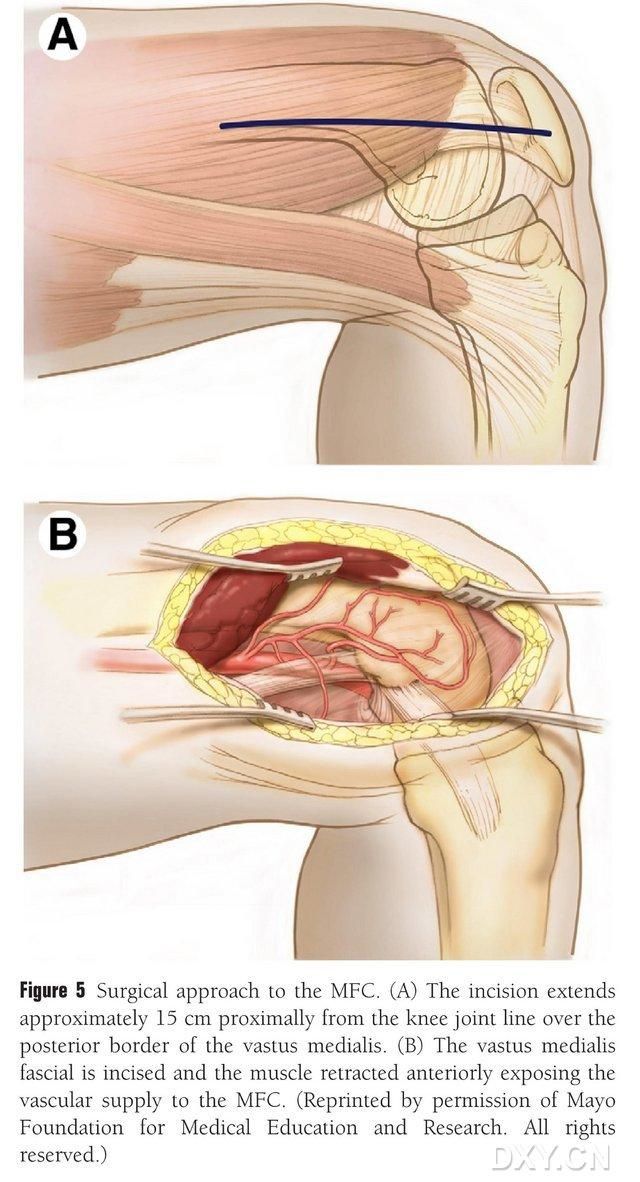
Figure 5. Accès chirurgical au MFC : (A) Une incision de 15 à 20 cm de long est pratiquée proximalement le long du bord postérieur du muscle fémoral médial à partir de l’interligne articulaire du genou. (B) Le muscle est rétracté antérieurement pour exposer la vascularisation du MFC.
Préparation de l'os naviculaire
La déformation naviculaire DISI doit être corrigée et la zone de greffe ostéochondrale préparée avant l'implantation. Pour ce faire, le poignet est fléchi sous contrôle fluoroscopique afin de rétablir un angle radio-lunaire normal (Figure 6). Une broche de Kirschner de 1,5 mm (0,0625 pouce) est insérée par voie percutanée, de la face dorsale au métacarpien, pour fixer l'articulation radio-lunaire. Le cal vicieux de la fracture naviculaire est exposé lorsque le poignet est en extension. L'espace de fracture est dégagé des tissus mous et élargi à l'aide d'un écarteur de plaque. Une petite scie alternative est utilisée pour aplanir l'os et s'assurer que le lambeau d'implant ait une forme plus rectangulaire que cunéiforme. Ceci implique de traiter le cal naviculaire avec un écartement plus large du côté palmaire que du côté dorsal. Après ouverture du cal, le défaut est mesuré en trois dimensions afin de déterminer l'étendue de la greffe osseuse, généralement de 10 à 12 mm de longueur sur tous les côtés.
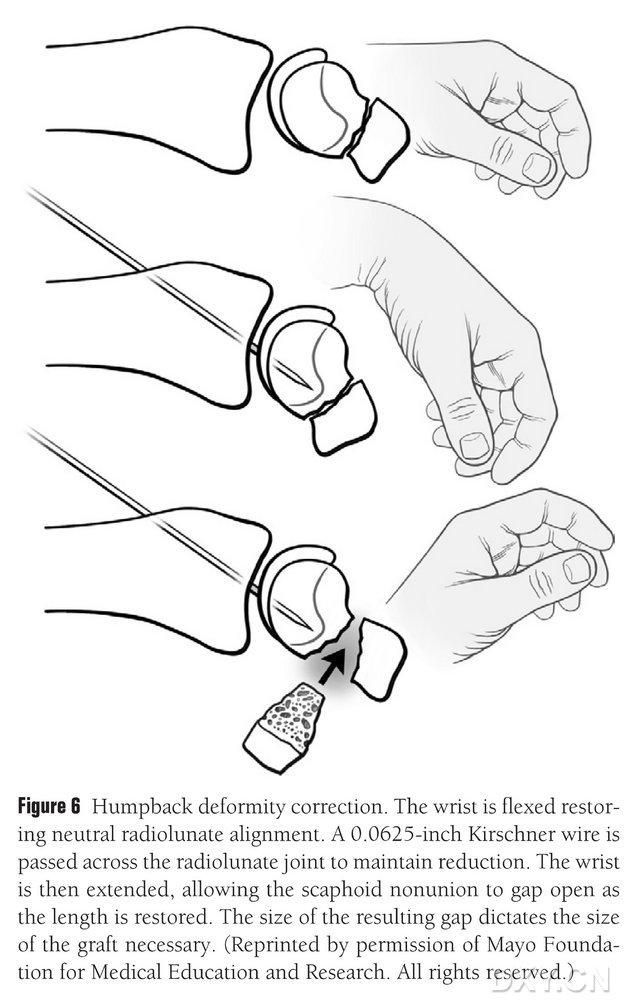
Figure 6. Correction de la déformation en dos arqué du naviculaire, avec flexion du poignet sous contrôle fluoroscopique pour rétablir l'alignement radio-lunaire normal. Une broche de Kirschner de 1,5 mm (0,0625 pouce) est insérée par voie percutanée, de la face dorsale au métacarpien, afin de fixer l'articulation radio-lunaire. Ceci permet d'exposer le cal vicieux du naviculaire et de rétablir la hauteur normale de l'os naviculaire lorsque le poignet est en extension. La taille de ce cal vicieux détermine la taille du lambeau osseux à prélever.
Ostéotomie
La zone vascularisée du condyle fémoral médial est sélectionnée comme zone de prélèvement osseux et est soigneusement délimitée. Il convient de veiller à ne pas léser le ligament collatéral médial. Le périoste est incisé et un volet osseux rectangulaire, de la taille appropriée au lambeau souhaité, est découpé à l'aide d'une scie alternative. Un second bloc osseux est découpé à 45° sur un côté afin de garantir l'intégrité du volet (Fig. 7). Il faut veiller à ne pas séparer le périoste, l'os cortical et l'os spongieux du volet. Le garrot du membre inférieur est relâché pour observer la vascularisation du volet et le pédicule vasculaire est libéré proximalement sur au moins 6 cm afin de permettre une anastomose vasculaire ultérieure. Si nécessaire, une petite quantité d'os spongieux peut être conservée au sein du condyle fémoral. Le défaut condylien fémoral est comblé par un substitut osseux, puis l'incision est drainée et suturée plan par plan.
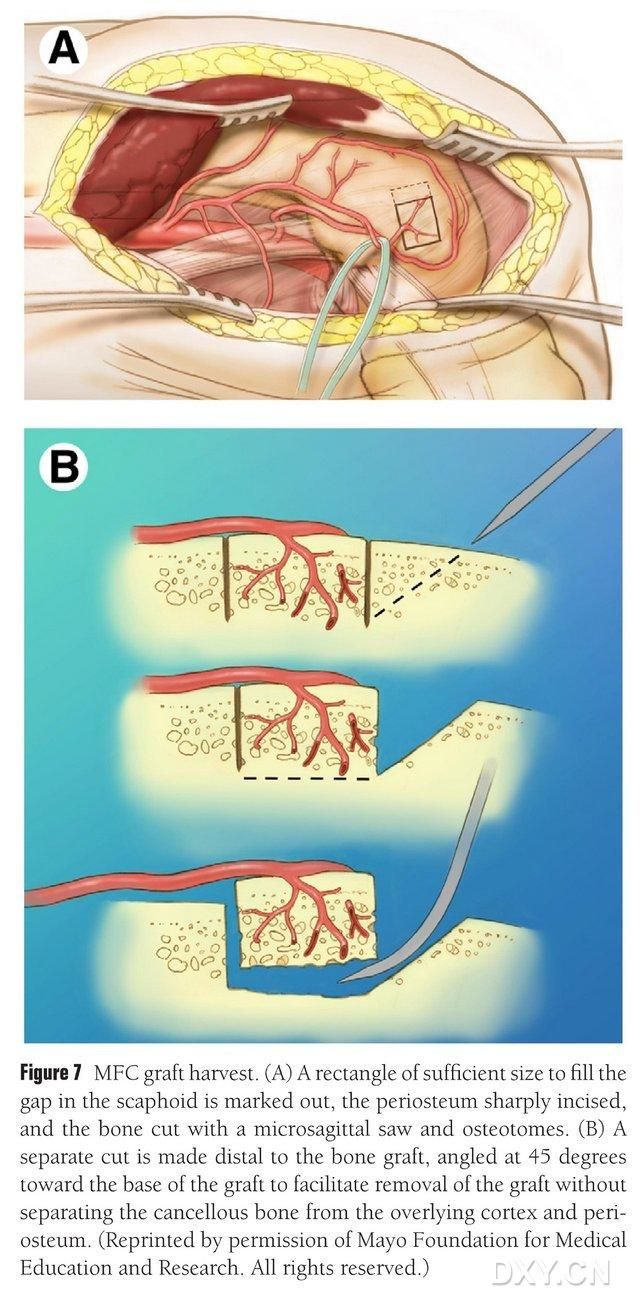
Figure 7. Prélèvement du volet osseux du condyle fémoral médial. (A) La zone d'ostéotomie suffisante pour combler l'espace naviculaire est marquée, le périoste est incisé et un volet osseux rectangulaire de la taille appropriée est découpé à l'aide d'une scie alternative. (B) Un second fragment osseux est découpé sur un côté à 45° afin de garantir l'intégrité du volet.
Implantation et fixation du lambeau
Le lambeau osseux est taillé à la forme appropriée, en veillant à ne pas comprimer le pédicule vasculaire ni à décoller le périoste. Il est ensuite implanté délicatement dans la zone de la lésion osseuse du naviculaire, en évitant toute percussion, et fixé à l'aide de vis creuses. On s'assure que le bord palmaire du greffon osseux est aligné avec celui du naviculaire ou légèrement en retrait pour éviter tout conflit. Une fluoroscopie est réalisée pour confirmer la morphologie du naviculaire, la ligne de force et la position des vis. L'artère du lambeau vasculaire est anastomosée termino-latéralement à l'artère radiale et son extrémité veineuse termino-terminalement à la veine satellite de l'artère radiale (Figure 8). La capsule articulaire est réparée, mais le pédicule vasculaire est préservé.
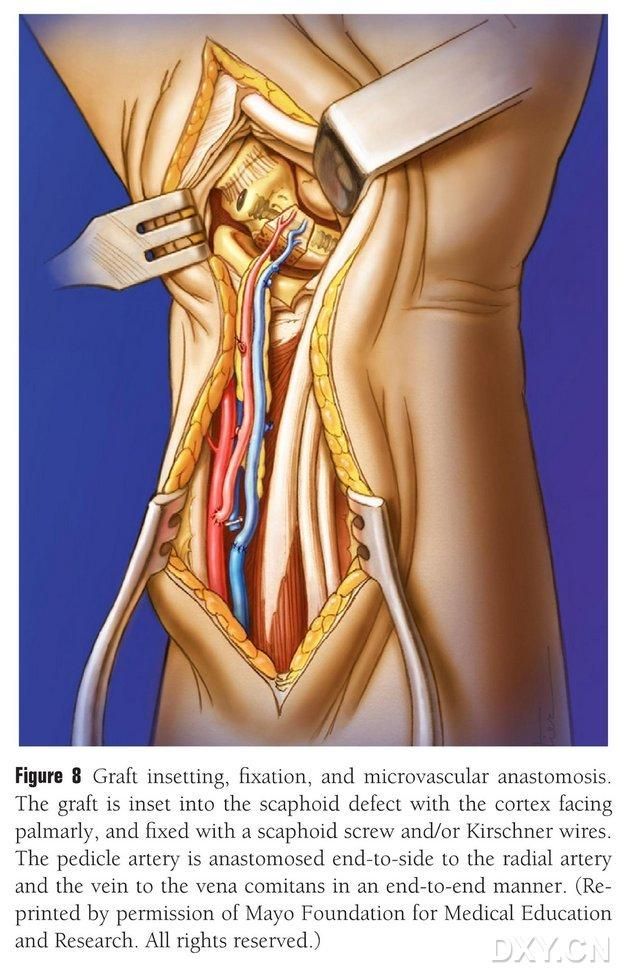
Figure 8. Implantation, fixation et anastomose vasculaire du lambeau osseux. Le lambeau osseux est délicatement implanté dans la zone de la perte de substance osseuse du naviculaire et fixé à l'aide de vis creuses ou de broches de Kirschner. On veille à ce que le bord métacarpien du greffon osseux soit aligné avec celui du naviculaire ou légèrement en retrait afin d'éviter tout conflit. L'anastomose de l'artère du lambeau vasculaire à l'artère radiale est réalisée termino-terminale, de même que l'anastomose de l'extrémité de la veine à la veine satellite de l'artère radiale.
Rééducation postopératoire
L'aspirine par voie orale à la dose de 325 mg par jour (pendant 1 mois) est prescrite. L'appui sur le membre opéré est autorisé après l'intervention. La flexion du genou peut soulager la gêne du patient, en fonction de sa capacité à bouger au bon moment. L'utilisation d'une béquille controlatérale peut atténuer la douleur, mais son usage prolongé n'est pas nécessaire. Les points de suture ont été retirés deux semaines après l'opération et un plâtre de type Münster (ou plâtre brachio-antébrachial) a été maintenu en place pendant trois semaines. Ensuite, un plâtre brachio-antébrachial a été utilisé jusqu'à consolidation de la fracture. Des radiographies sont réalisées toutes les 3 à 6 semaines et la consolidation est confirmée par tomodensitométrie (TDM). Par la suite, les exercices de flexion et d'extension, actifs et passifs, doivent être repris progressivement, et leur intensité et leur fréquence doivent être augmentées graduellement.
Complications majeures
Les principales complications au niveau du genou sont la douleur et les lésions nerveuses. La douleur est apparue principalement dans les six semaines suivant l'intervention, sans perte de sensibilité ni névrome douloureux lié à une lésion du nerf saphène. Les principales complications au niveau du poignet incluent la pseudarthrose réfractaire, la douleur, la raideur articulaire, la faiblesse, l'arthrose progressive du radius ou des os intercarpiens, ainsi qu'un risque d'ossification hétérotopique périostée.
Greffe osseuse vascularisée libre du condyle fémoral médial pour pseudarthrose du scaphoïde avec nécrose avasculaire du pôle proximal et collapsus carpien
Date de publication : 28 mai 2024










