Après une fracture, l'os et les tissus environnants sont endommagés, et les principes et méthodes de traitement varient selon la gravité de la lésion. Avant de traiter toute fracture, il est essentiel d'en déterminer l'étendue.
Lésions des tissus mous
I. Classification
Fractures fermées
Les lésions des tissus mous sont classées de légères à graves, généralement selon la méthode de Tscherne (Fig. 1).
Blessure de grade 0 : Lésion mineure des tissus mous
Lésion de grade 1 : abrasion ou contusion superficielle des tissus mous recouvrant le site de fracture
Lésion de grade 2 : contusion musculaire importante ou contusion cutanée contaminée, ou les deux.
Lésion de grade 3 : Lésion grave des tissus mous avec déplacement important, écrasement, syndrome des loges ou lésion vasculaire
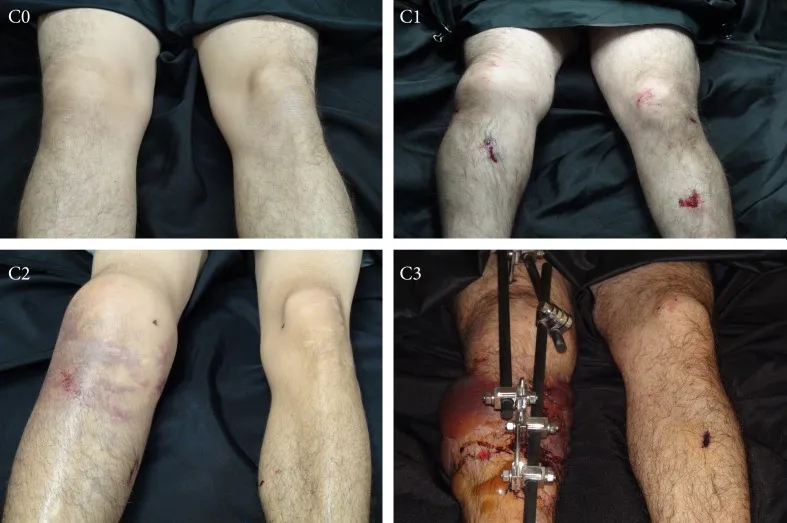
Figure 1:Classification de Tscherne
Fracture ouverte
Étant donné que la fracture communique avec le monde extérieur, le degré de lésion des tissus mous est lié à la quantité d'énergie subie par le membre lors du traumatisme, et la classification de Gustilo est généralement utilisée (Figure 2).
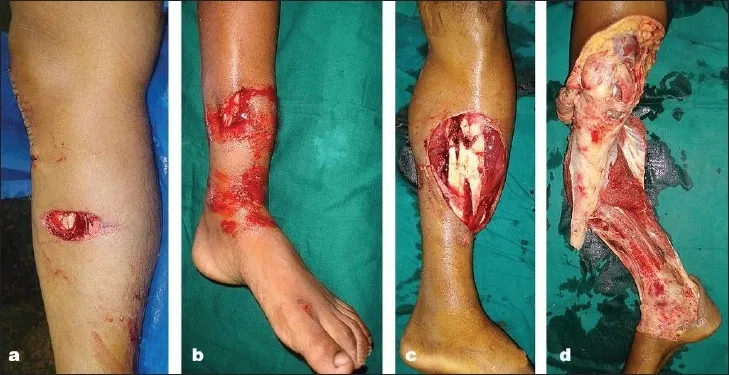
Figure 2 : Classification Gustilo
Type I : Plaie propre de moins de 1 cm, lésions musculaires minimes, absence de décollement périosté évident. Type II : Plaie de plus de 1 cm, absence de lésions des tissus mous évidentes, de formation de lambeau ou d’arrachement.
Type III : Les lésions peuvent toucher la peau, les muscles, le périoste et les os, et comprennent des traumatismes plus étendus, notamment certains types de blessures par balle et les blessures liées au travail agricole.
Type IIIa : Contamination étendue et/ou présence de lésions profondes des tissus mous, tissus mous recouvrant adéquatement les structures osseuses et neurovasculaires
Type IIIb : en cas de lésions étendues des tissus mous, des métastases rotationnelles ou musculaires libres sont nécessaires pendant le traitement pour obtenir une couverture.
Type IIIc : Fractures ouvertes avec lésions vasculaires nécessitant une réparation manuelle. La classification de Gustilo tend à s'aggraver progressivement avec le temps, avec des changements dans le degré de lésion notés pendant la réparation.
II. Gestion des blessures
La cicatrisation nécessite une oxygénation, l'activation des mécanismes cellulaires et le nettoyage des plaies afin d'éliminer les tissus contaminés et nécrosés. Elle se déroule en quatre phases principales : la coagulation (quelques minutes), la phase inflammatoire (quelques heures), la phase de granulation (quelques jours) et la période de formation de la cicatrice (quelques semaines).
Stades du traitement
Phase aiguë :Irrigation de la plaie, débridement, reconstruction osseuse et récupération de l'amplitude des mouvements
(1) Évaluer l'étendue des lésions des tissus mous et des lésions neurovasculaires associées
(2) Utiliser une grande quantité de liquide isotonique pour l'irrigation pulsée au bloc opératoire afin d'éliminer les tissus nécrosés et les corps étrangers.
(3) Un débridement est effectué toutes les 24 à 48 heures pour éliminer tous les corps étrangers et les tissus nécrotiques de la plaie jusqu'à ce que celle-ci puisse être fermée ou complètement recouverte. (4) La plaie ouverte est étendue de manière appropriée, les tissus profonds sont entièrement exposés et une évaluation et un débridement efficaces sont effectués.
(5) L'extrémité libre de la fracture est rétractée dans la plaie ; un petit fragment de cortex désactivé est retiré afin d'examiner et de nettoyer la cavité médullaire.
Reconstruction:prise en charge des séquelles du traumatisme (retard de consolidation, pseudarthrose, déformation, infection)
Convalescence:Régression psychologique, sociale et professionnelle du patient
Type de fermeture et de couverture de la plaie
La fermeture ou le recouvrement précoce de la plaie (3 à 5 jours) permet d'obtenir des résultats de traitement satisfaisants : (1) fermeture primaire
(2) fermeture retardée
(3) fermeture secondaire
(4) transplantation de lambeau d'épaisseur moyenne
(5) lambeau volontaire (lambeau digital adjacent)
(6) lambeau pédiculé vasculaire (lambeau gastrocnémien)
(7) lambeau libre (Fig. 3)
Figure 3 : Des vues partielles des greffes libres sont souvent fournies
Lésions osseuses
I. Direction de la ligne de fracture
Transversale : répartition des charges d’une fracture transversale causée par la tension
obliquement : Mode de charge d'une pression due à une fracture diagonale
Spirale : Modèle de charge d'une fracture par torsion due à une fracture en spirale
II. Fractures
Classification selon les fractures, les types de fractures, etc. (Fig. 4)
Les fractures comminutives sont des fractures comportant 3 fragments osseux vivants ou plus, généralement consécutives à un traumatisme à haute énergie.
Une fracture pathologique survient dans une zone de détérioration osseuse due à une pathologie antérieure, notamment : tumeur osseuse primitive, métastases osseuses, ostéoporose, maladie osseuse métabolique, etc.
Les fractures incomplètes ne se fragmentent pas en morceaux d'os distincts.
Fractures segmentaires avec fragments distaux, moyens et proximaux. Le segment moyen est affecté par la vascularisation, généralement à la suite d'un traumatisme violent, avec un décollement des tissus mous de l'os, ce qui entraîne des problèmes de consolidation osseuse.
Fractures avec défauts osseux, fractures ouvertes avec fragments osseux, fractures non traumatiques nécessitant un dégagement, ou fractures comminutives graves entraînant des défauts osseux.
Les fractures avec fragments osseux en papillon sont similaires aux fractures segmentaires en ce sens qu'elles n'impliquent pas toute la section transversale de l'os et sont généralement le résultat d'un traumatisme par flexion.
Les fractures de stress sont causées par des charges répétées et surviennent souvent au niveau du calcanéum et du tibia.
Les fractures par arrachement provoquent une fracture du point d'insertion de l'os lorsqu'un tendon ou un ligament est étiré.
Les fractures par compression sont des fractures dans lesquelles les fragments osseux sont comprimés, généralement par des charges axiales.
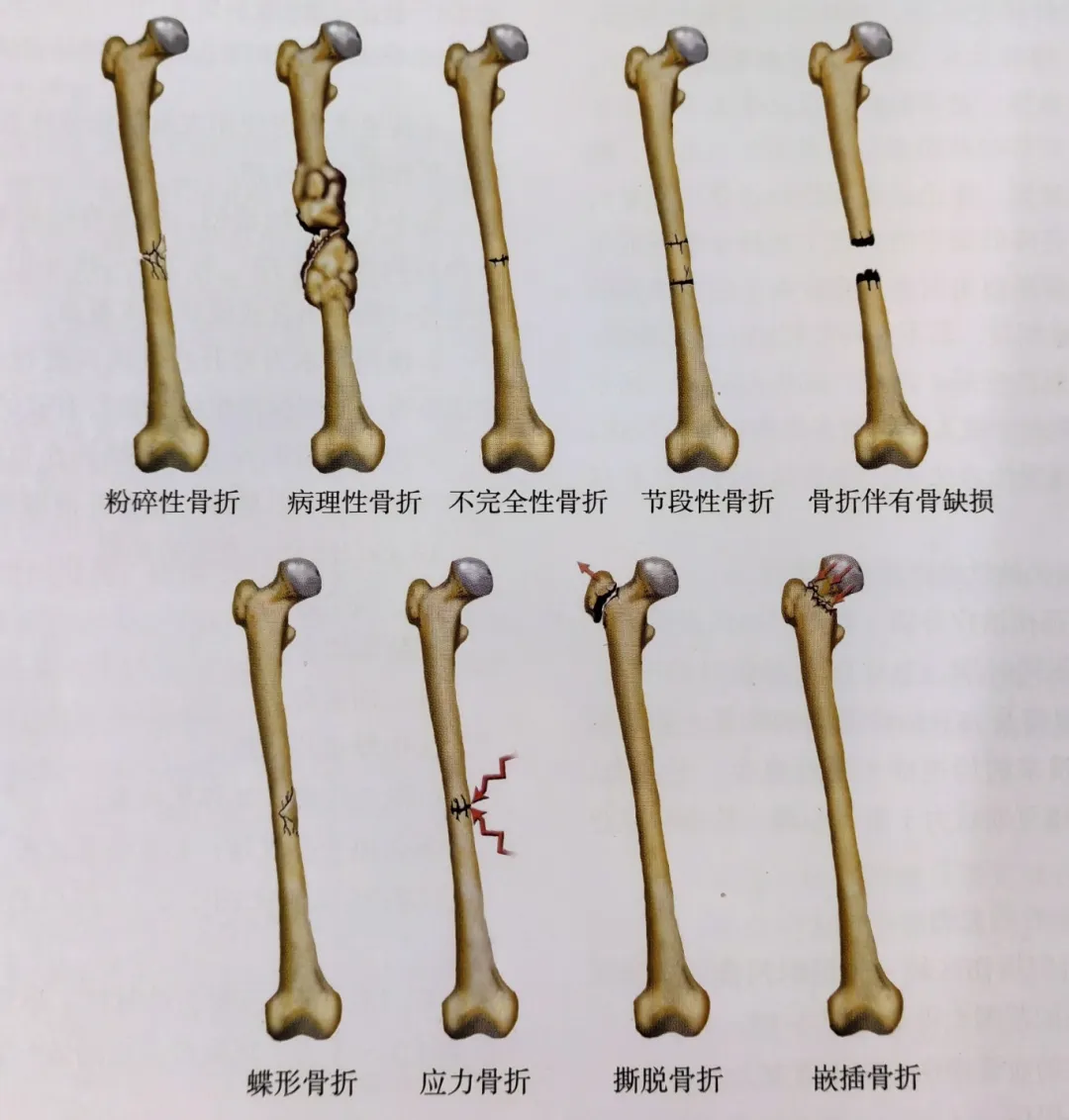
Figure 4 : Classification des fractures
III. Facteurs influençant la consolidation des fractures
Facteurs biologiques : âge, maladie osseuse métabolique, maladie sous-jacente, niveau fonctionnel, état nutritionnel, fonction neurologique, lésions vasculaires, hormones, facteurs de croissance, état de santé de la capsule des tissus mous, degré de stérilité (fracture ouverte), tabagisme, médicaments, pathologie locale, niveau d’énergie traumatique, type d’os, degré de défaut osseux, facteurs mécaniques, degré d’attachement des tissus mous à l’os, stabilité, structure anatomique, niveau d’énergie traumatique, degré de défaut osseux.
IV. Modalités de traitement
Le traitement non chirurgical est indiqué pour les patients présentant des lésions de faible énergie ou qui sont inopérables en raison de facteurs systémiques ou locaux.
Réduction : traction le long de l'axe longitudinal du membre, séparation de la fracture.
Fixation par attelle aux deux extrémités de la fracture à nouveau : fixation de l’os réduit par fixation externe, y compris la technique de fixation en trois points.
Technique de fixation par compression continue des os tubulaires par traction : une méthode de réduction comprenant la traction cutanée et la traction osseuse.
traitement chirurgical
(1) La fixation externe convient aux fractures ouvertes, aux fractures fermées avec traumatisme grave des tissus mous et aux fractures accompagnées d’infection (Fig. 5).
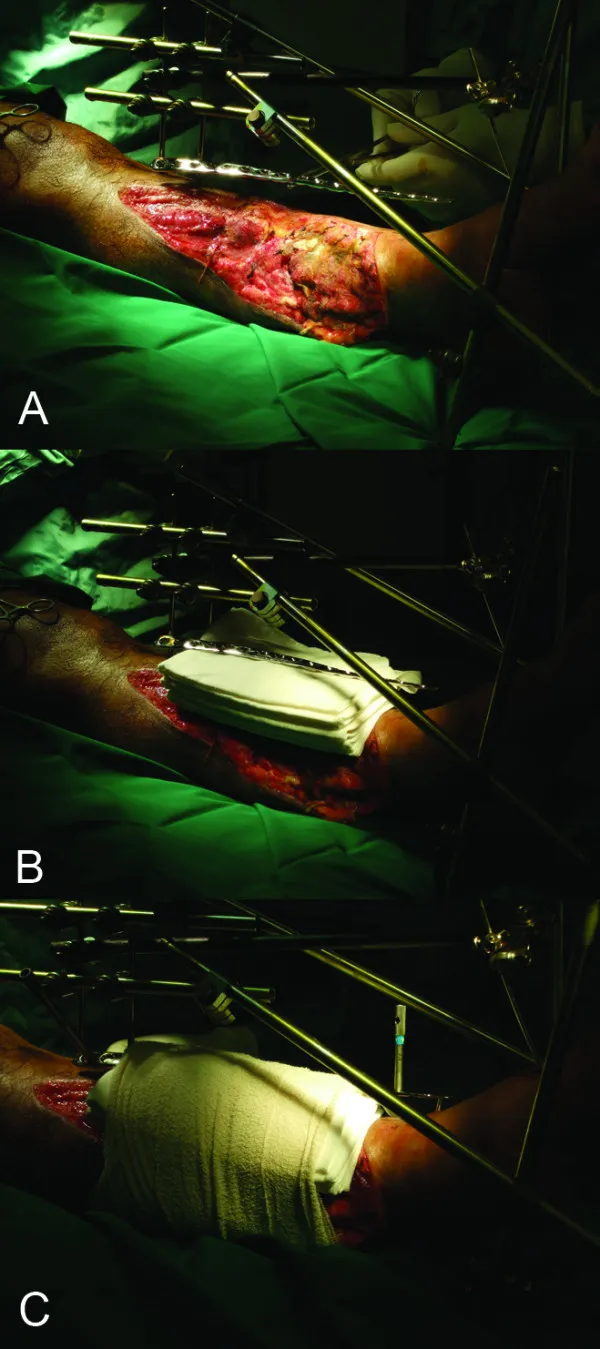
Figure 5 : Procédure de fixation externe
(2) La fixation interne est applicable à d'autres types de fractures et suit le principe AO (Tableau 1)

Tableau 1 : Évolution de l’AO dans le traitement des fractures
Les fragments interfracturaires nécessitent une fixation par compression, notamment la compression statique (vis de compression), la compression dynamique (clous intramédullaires non verrouillés), l'attelle (glissement entre l'objet interne et l'os) et la fixation par pontage (matériau interne recouvrant la zone comminutive).
(4) Réduction indirecte :
La technologie de traction est mise en œuvre dans la zone de fracture comminutive pour réduire le fragment grâce à la tension des tissus mous, et la force de traction provient du dispositif de traction fémorale, du fixateur externe, du dispositif de tension articulaire AO ou de l'ouvreur de lame.
V. Stades du traitement
Selon le processus biochimique de la consolidation osseuse, celui-ci se divise en quatre étapes (tableau 2). Parallèlement, le traitement de la fracture, en tenant compte de ce processus biochimique, se divise en trois étapes, favorisant ainsi l'achèvement du processus biochimique et la consolidation de la fracture (figure 6).

Tableau 2 : Évolution de la consolidation des fractures au cours de la vie
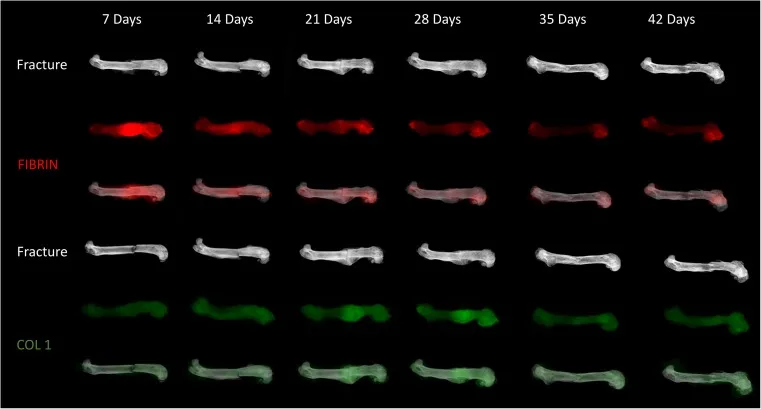
Figure 6 : Schéma de la consolidation d’une fracture chez la souris
Phase inflammatoire
L'hémorragie provenant du site de fracture et des tissus mous environnants forme un hématome, un tissu fibrovasculaire se forme à l'extrémité fracturée, et les ostéoblastes et les fibroblastes commencent à proliférer.
Temps d'arrêt
La réaction initiale du cal osseux se produit en 2 semaines, avec la formation d'un squelette cartilagineux suivie de la formation d'un cal par ossification endochondrale, et toutes les formes spécifiques de guérison des fractures sont liées à la modalité de traitement.
Restauration
Au cours du processus de réparation, l'os tressé formé est remplacé par de l'os lamellaire, et la cavité médullaire est recanalisée, marquant ainsi la fin de la réparation de la fracture.
Complication
Le retard de consolidation se manifeste principalement par une fracture qui ne guérit pas dans les délais prévus, mais qui conserve une certaine activité biologique ; les raisons de ce retard sont variées et liées aux facteurs affectant la consolidation de la fracture.
La pseudarthrose se manifeste par une fracture sans signe de consolidation clinique ou radiologique, et ses principales manifestations sont :
(1) Non-union atrophique due à une non-vascularisation et à un manque de capacité biologique de guérison, se manifestant généralement par une sténose de l'extrémité cassée de l'os et l'absence de vaisseaux sanguins, et le processus de traitement nécessite une stimulation de l'activité biologique locale (greffe osseuse ou résection corticale osseuse et transport osseux).
(2) La non-union hypertrophique présente une vascularisation et une capacité biologique transitoires, mais manque de stabilité mécanique, ce qui se manifeste généralement par une croissance excessive de l'extrémité cassée de la fracture, et le traitement doit augmenter la stabilité mécanique (fixation par plaque osseuse et vis).
(3) La non-union dystrophique a une vascularisation suffisante, mais il n'y a presque pas de formation de cal osseux, et la réduction de la fracture doit être refaite en raison d'un déplacement et d'une réduction insuffisants de l'extrémité cassée de la fracture.
(4) En cas de pseudarthrose infectieuse avec infection chronique, le traitement doit d'abord éliminer le foyer infectieux, puis favoriser la consolidation de la fracture. L'ostéomyélite est une maladie osseuse infectieuse, qui peut résulter d'une infection directe d'une plaie ouverte ou d'une infection par voie sanguine ; il est donc nécessaire d'identifier les micro-organismes et les agents pathogènes responsables avant tout traitement.
Le syndrome douloureux régional complexe se caractérise par des douleurs, une hyperesthésie, des allergies aux membres, une irrégularité du flux sanguin local, des sueurs et un œdème, ainsi que par des anomalies du système nerveux autonome. Il survient généralement après un traumatisme ou une intervention chirurgicale et est diagnostiqué et traité précocement, par bloc nerveux sympathique si nécessaire.
• L’ossification hétérotopique (OH) est fréquente après un traumatisme ou une intervention chirurgicale, et est plus fréquente au niveau du coude, de la hanche et de la cuisse, et les bisphosphonates oraux peuvent inhiber la minéralisation osseuse après l’apparition des symptômes.
• La pression dans le compartiment périphysaire augmente jusqu'à un certain niveau, altérant la perfusion interne.
• Les lésions neurovasculaires peuvent avoir différentes causes en raison de leurs différentes localisations anatomiques.
• La nécrose avasculaire survient dans les zones où l'apport sanguin est insuffisant, notamment en ce qui concerne la lésion et sa localisation anatomique, etc., et des dommages irréversibles se produisent.
Date de publication : 31 décembre 2024










