Les lésions de la cheville sont des blessures sportives fréquentes, représentant environ 25 % des traumatismes musculo-squelettiques. Les lésions du ligament collatéral latéral (LCL) sont les plus courantes. En l'absence de traitement rapide, une lésion grave peut entraîner des entorses à répétition, et les cas les plus sévères peuvent altérer la fonction de l'articulation. Il est donc primordial de diagnostiquer et de traiter ces lésions précocement. Cet article se concentre sur les techniques de diagnostic des lésions du ligament collatéral latéral de la cheville afin d'aider les cliniciens à améliorer la précision de leur diagnostic.
I. Anatomie
Ligament talo-fibulaire antérieur (ATFL) : aplati, fusionné à la capsule latérale, commençant en avant du péroné et se terminant en avant du corps du talus.
Ligament calcanéo-fibulaire (LCF) : en forme de cordon, prenant naissance au bord antérieur de la malléole latérale distale et se terminant au calcanéum.
Ligament talo-fibulaire postérieur (PTFL) : Prend son origine sur la surface médiale de la malléole latérale et se termine en arrière du talus médial.
Les blessures liées à l'ATFL représentaient à elles seules environ 80 % des blessures, tandis que celles liées à l'ATFL et à la LCF représentaient environ 20 %.
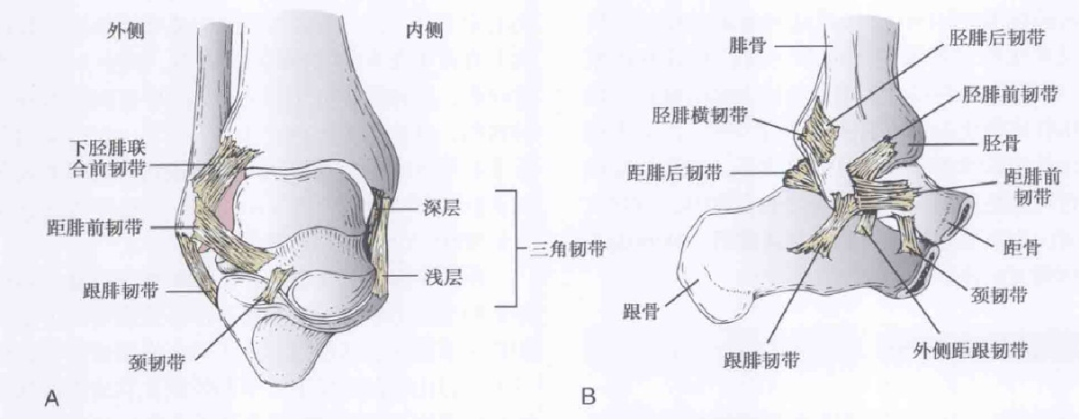
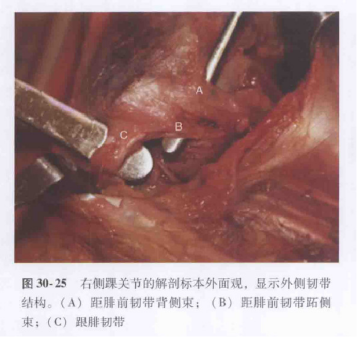
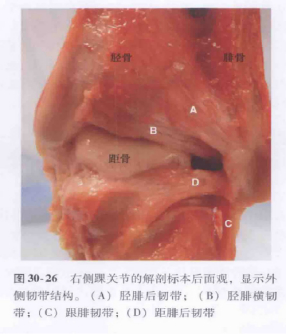
Schéma et diagramme anatomique du ligament collatéral latéral de l'articulation de la cheville
II. Mécanisme de la lésion
Lésions en supination : ligament talo-fibulaire antérieur
lésion en varus du ligament calcanéo-fibulaire : ligament calcanéo-fibulaire
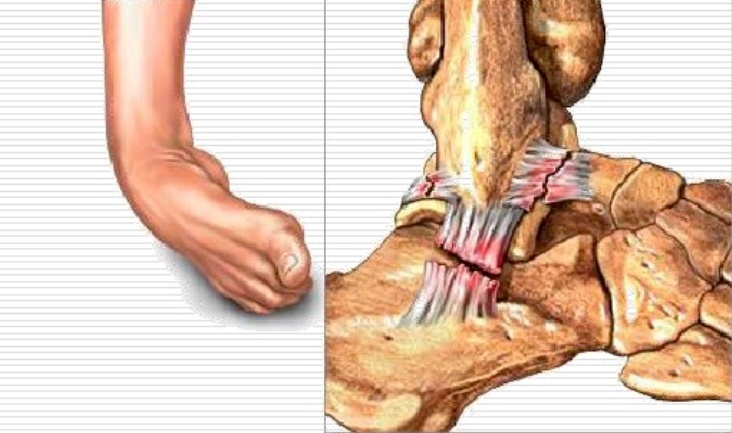
III. Évaluation de la gravité des lésions
Grade I : entorse ligamentaire, pas de rupture ligamentaire visible, rarement gonflement ou sensibilité, et aucun signe de perte de fonction ;
Grade II : rupture macroscopique partielle du ligament, douleur modérée, gonflement et sensibilité, et altération mineure de la fonction articulaire ;
Grade III : le ligament est complètement déchiré et perd son intégrité, accompagné d'un gonflement important, de saignements et d'une sensibilité, accompagnés d'une perte de fonction marquée et de manifestations d'instabilité articulaire.
IV. Examen clinique Test du tiroir antérieur
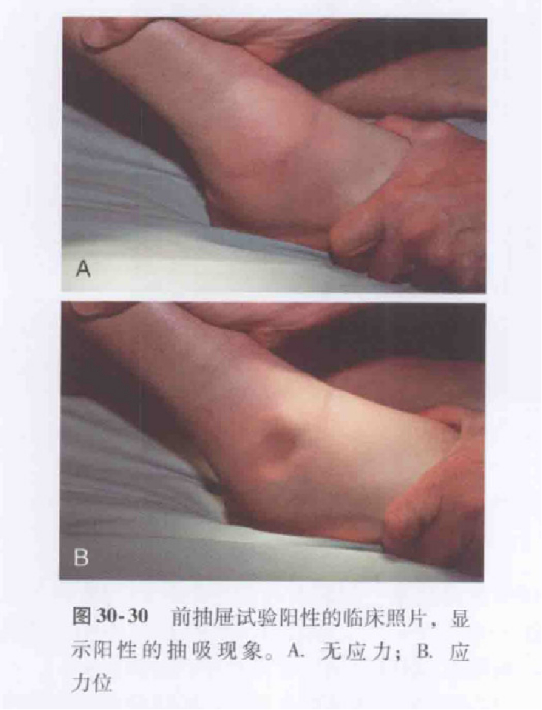
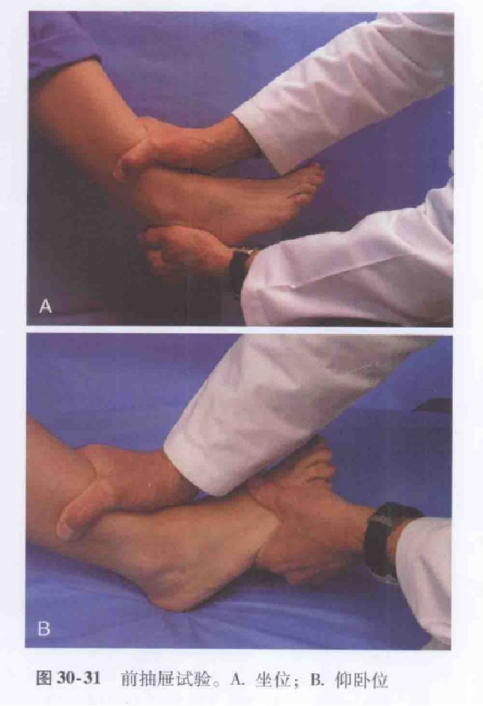
Le patient est assis, le genou fléchi et l'extrémité du mollet pendante ; l'examinateur maintient le tibia en place d'une main et pousse le pied vers l'avant, derrière le talon, de l'autre.
Alternativement, le patient est couché sur le dos ou assis avec le genou plié à 60 à 90 degrés, le talon fixé au sol, et l'examinateur appliquant une pression postérieure sur le tibia distal.
Un résultat positif prédit la rupture du ligament talo-fibulaire antérieur.
test de contrainte d'inversion
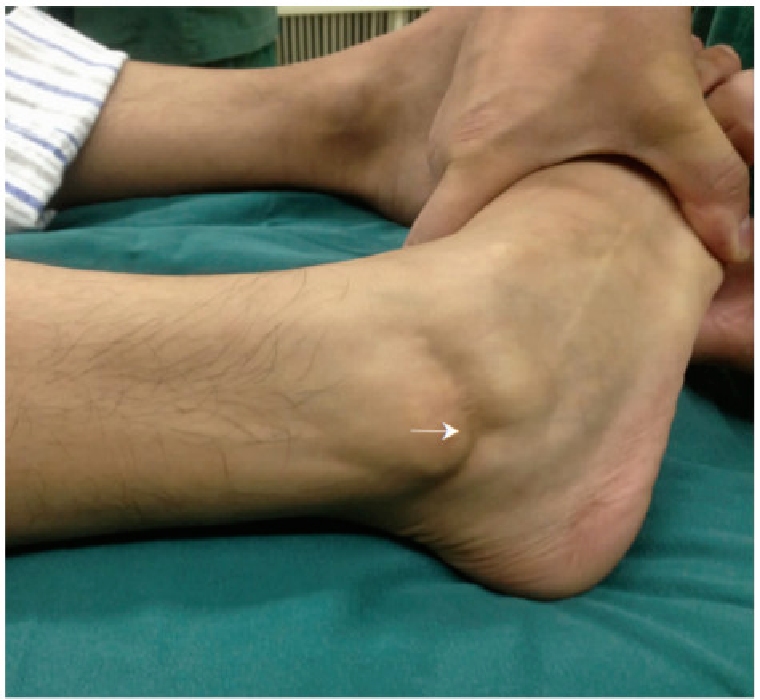
La cheville proximale a été immobilisée et une contrainte en varus a été appliquée à la cheville distale pour évaluer l'angle d'inclinaison du talus.
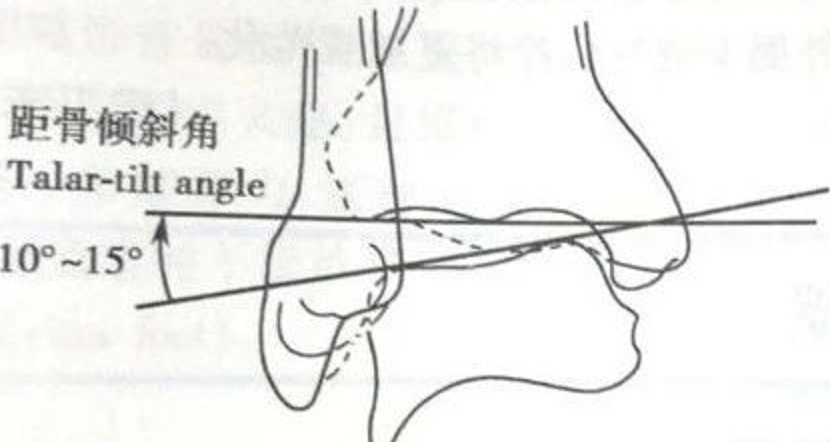
Par rapport au côté controlatéral, un angle >5° est suspectement positif, et un angle >10° est positif ; ou un angle unilatéral >15° est positif.
Un facteur prédictif positif de rupture du ligament calcanéo-fibulaire.
examens d'imagerie
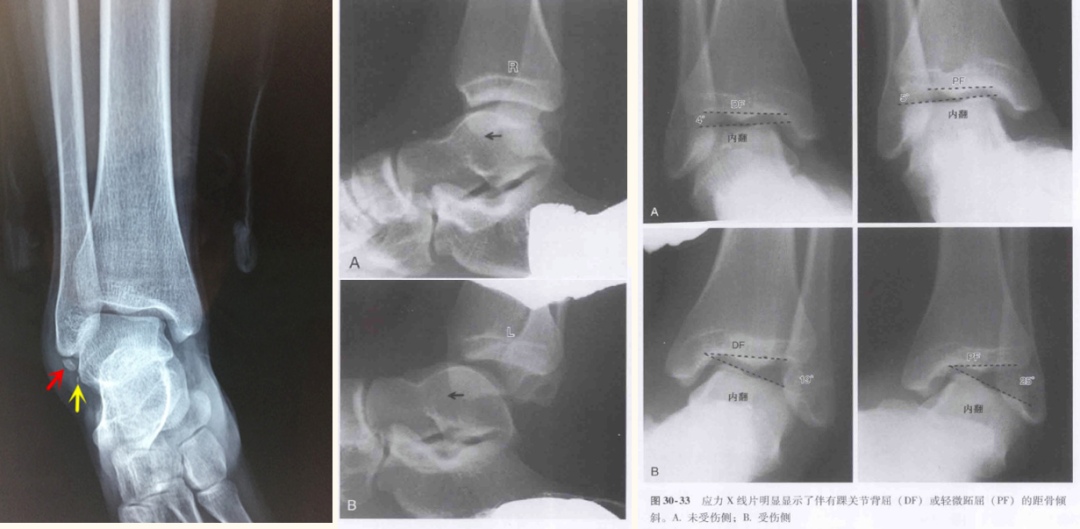
Radiographies des blessures sportives courantes à la cheville
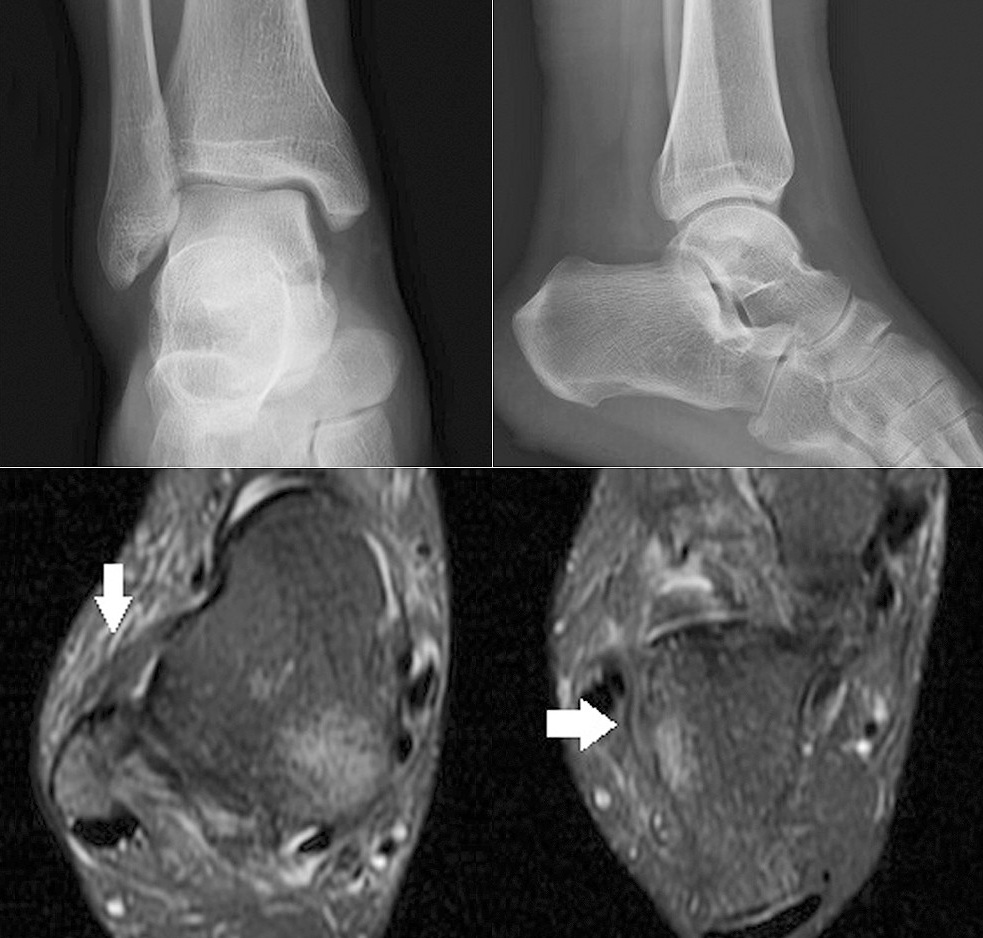
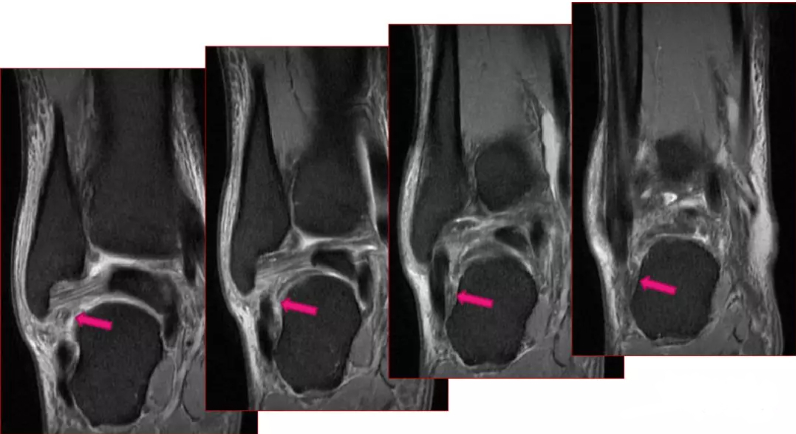
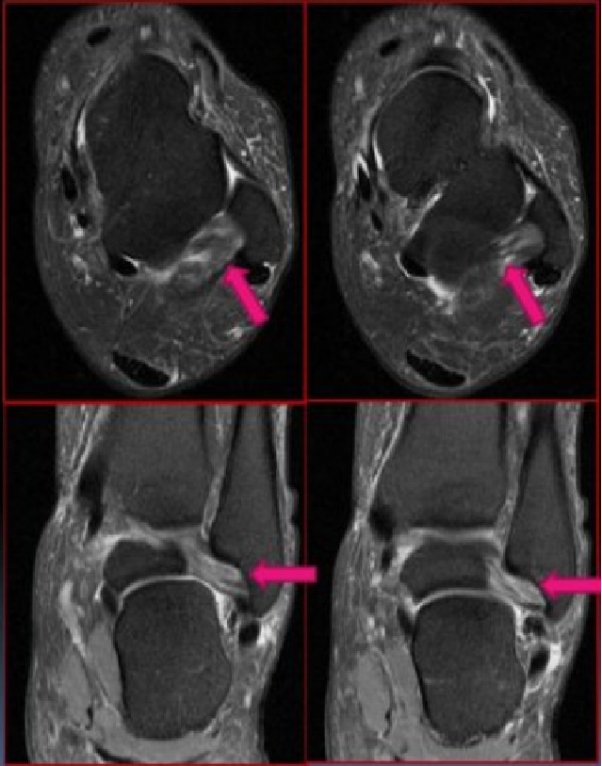
Les radiographies sont négatives, mais l'IRM révèle des déchirures des ligaments talo-fibulaire antérieur et calcanéo-fibulaire.
Avantages : La radiographie est l’examen de première intention, économique et simple ; l’étendue de la lésion est évaluée en mesurant le degré d’inclinaison du talus. Inconvénients : Visualisation médiocre des tissus mous, notamment des structures ligamentaires essentielles à la stabilité articulaire.
IRM
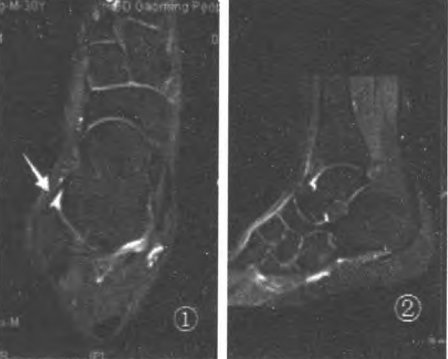
Figure 1 : La position oblique à 20° a permis de visualiser au mieux le ligament talo-fibulaire antérieur (LTFA) ; Figure 2 : Ligne d’azimut du balayage du LTFA
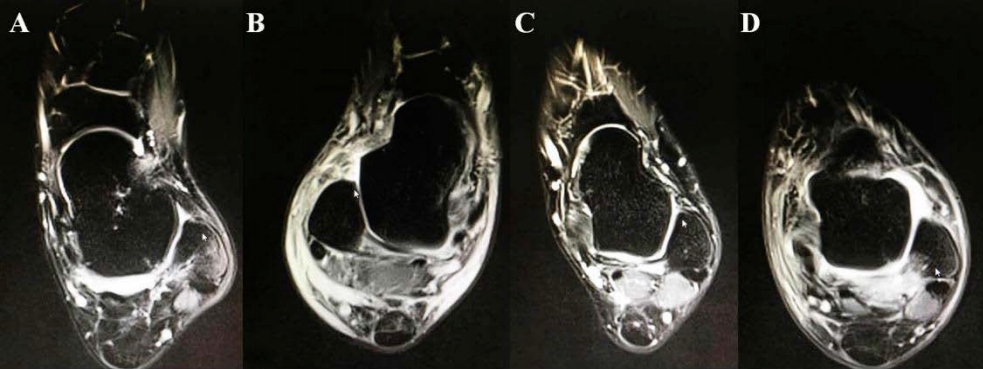
Les images IRM de différentes lésions du ligament talo-fibulaire antérieur ont montré que : (A) épaississement et œdème du ligament talo-fibulaire antérieur ; (B) déchirure du ligament talo-fibulaire antérieur ; (C) rupture du ligament talo-fibulaire antérieur ; (D) lésion du ligament talo-fibulaire antérieur avec fracture par arrachement.
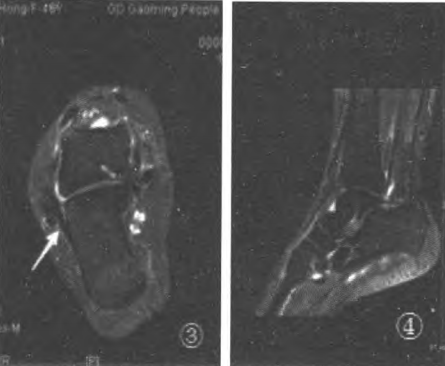
Fig.3 La position oblique à -15° a montré le meilleur ligament calcanéo-fibulaire (CFI) ;
Fig. 4. Azimut de balayage CFL
Rupture aiguë et complète du ligament calcanéo-fibulaire
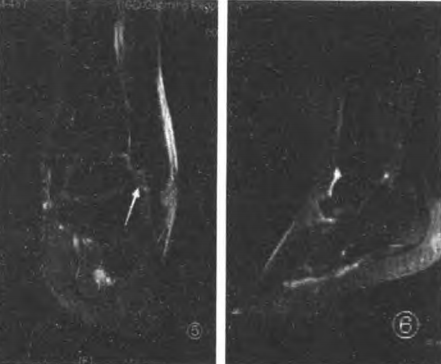
Figure 5 : La vue coronale montre le meilleur ligament talo-fibulaire postérieur (PTFL) ;
Fig.6 Azimut de balayage PTFL
Déchirure partielle du ligament talo-fibulaire postérieur
Classification du diagnostic :
Classe I : Aucun dommage ;
Grade II : contusion ligamentaire, bonne continuité de texture, épaississement des ligaments, hypoéchogénicité, œdème des tissus environnants ;
Grade III : morphologie ligamentaire incomplète, amincissement ou rupture partielle de la continuité de la texture, épaississement des ligaments et augmentation du signal ;
Grade IV : rupture complète de la continuité ligamentaire, pouvant s'accompagner de fractures par arrachement, d'un épaississement des ligaments et d'une augmentation du signal local ou diffus.
Avantages : Haute résolution pour les tissus mous, observation claire des types de lésions ligamentaires ; permet de visualiser les lésions cartilagineuses, les contusions osseuses et l’état général des lésions complexes.
Inconvénients : Il est impossible de déterminer avec précision si les fractures et les lésions du cartilage articulaire sont interrompues ; en raison de la complexité des ligaments de la cheville, l’efficacité de l’examen n’est pas élevée ; coûteux et long.
Échographie à haute fréquence
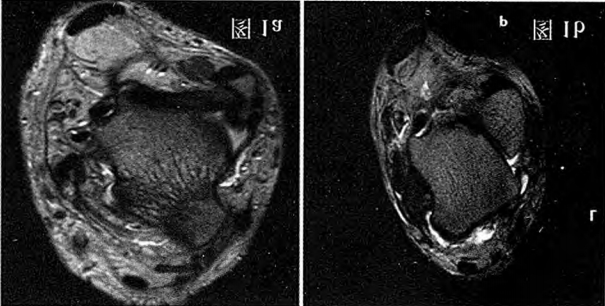
Figure 1a : Lésion du ligament talo-fibulaire antérieur, déchirure partielle ; Figure 1b : Le ligament talo-fibulaire antérieur est complètement déchiré, le moignon est épaissi et un important épanchement est visible dans l'espace antéro-latéral.
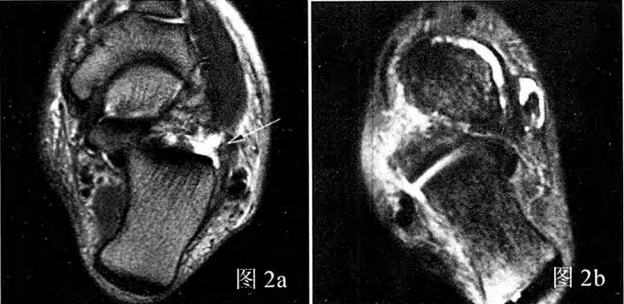
Figure 2a : Lésion du ligament calcanéo-fibulaire, déchirure partielle ; Figure 2b : Lésion du ligament calcanéo-fibulaire, rupture complète
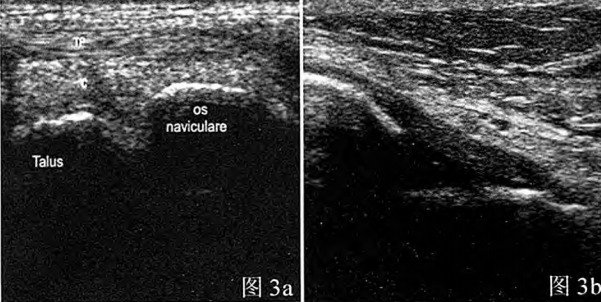
Figure 3a : Ligament talo-fibulaire antérieur normal : image échographique montrant une structure triangulaire inversée hypoéchogène uniforme ; Figure 3b : Ligament calcanéo-fibulaire normal : structure filamenteuse dense et modérément échogène à l’échographie
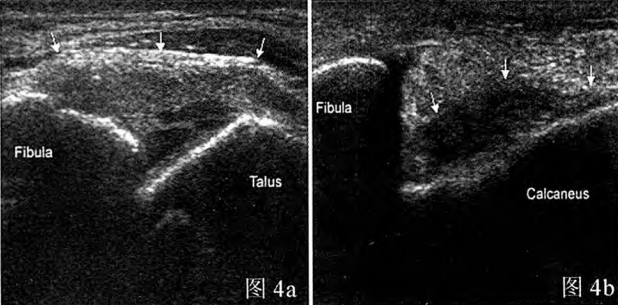
Figure 4a : Déchirure partielle du ligament talo-fibulaire antérieur à l’échographie ; Figure 4b : Déchirure complète du ligament calcanéo-fibulaire à l’échographie
Classification du diagnostic :
Contusion : les images acoustiques montrent une structure intacte, des ligaments épaissis et tuméfiés ; Déchirure partielle : on observe un gonflement du ligament, une rupture persistante de certaines fibres ou un amincissement localisé de ces dernières. Les examens dynamiques ont révélé une diminution significative de la tension ligamentaire, un amincissement et un élargissement du ligament, ainsi qu’une perte d’élasticité en cas de déviation en valgus ou en varus.
Déchirure complète : rupture complète et persistante d’un ligament avec séparation distale ; l’examen dynamique ne suggère aucune tension ligamentaire ni aggravation de la déchirure ; en valgus ou en varus, le ligament se déplace vers l’autre extrémité, sans aucune élasticité et avec une articulation lâche.
Avantages : faible coût, facilité d’utilisation, non invasif ; la structure subtile de chaque couche du tissu sous-cutané est clairement visible, ce qui facilite l’observation des lésions des tissus musculo-squelettiques. L’examen par coupes aléatoires, suivant la ceinture ligamentaire pour retracer l’ensemble du trajet ligamentaire, permet de localiser la lésion ligamentaire et d’observer de manière dynamique la tension et les modifications morphologiques du ligament.
Inconvénients : résolution des tissus mous inférieure à celle de l’IRM ; nécessite une intervention technique professionnelle.
Contrôle arthroscopique
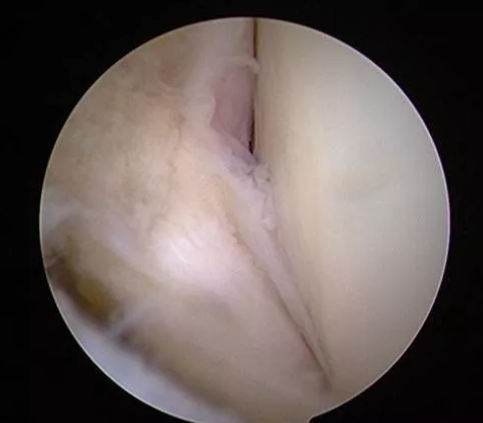
Avantages : Observation directe des structures de la malléole latérale et de l'arrière-pied (telles que l'articulation talo-fibulaire inférieure, le ligament talo-fibulaire antérieur, le ligament calcanéo-fibulaire, etc.) pour évaluer l'intégrité des ligaments et aider le chirurgien à déterminer le plan chirurgical.
Inconvénients : Procédure invasive, pouvant entraîner des complications telles que des lésions nerveuses, une infection, etc. Elle est généralement considérée comme la méthode de référence pour le diagnostic des lésions ligamentaires et est actuellement principalement utilisée dans le traitement de ces lésions.
Date de publication : 29 septembre 2024










